La récidive d’une hernie inguinale est une complication que redoutent les patients et les chirurgiens. Elle se manifeste le plus souvent par une sensation de tiraillement dans l’aine et l’apparition d’une tuméfaction locale, particulièrement visible ou douloureuse lors d’efforts, de toux ou en se levant. Le fait qu’une cicatrice chirurgicale soit déjà présente augmente la vigilance : toute modification autour d’une ancienne cicatrice mérite une évaluation rapide afin d’écarter une récidive, une infection de prothèse ou une autre complication.
Signes cliniques et examen initial
Le diagnostic repose d’abord sur l’anamnèse et l’examen clinique. Le praticien cherche une masse en regard de l’orifice inguinal qui peut être réductible (on peut la repousser) ou irréductible, et qui augmente de volume à l’effort ou en position debout. La douleur peut être variable : allant d’une gêne sourde à une douleur aiguë. La présence de fièvre, de rougeur locale ou d’une douleur intense associée à des nausées et vomissements doit faire suspecter une complication nécessitant une prise en charge urgente, comme une incarcération ou une strangulation intestinale.
Imagerie et bilan préopératoire
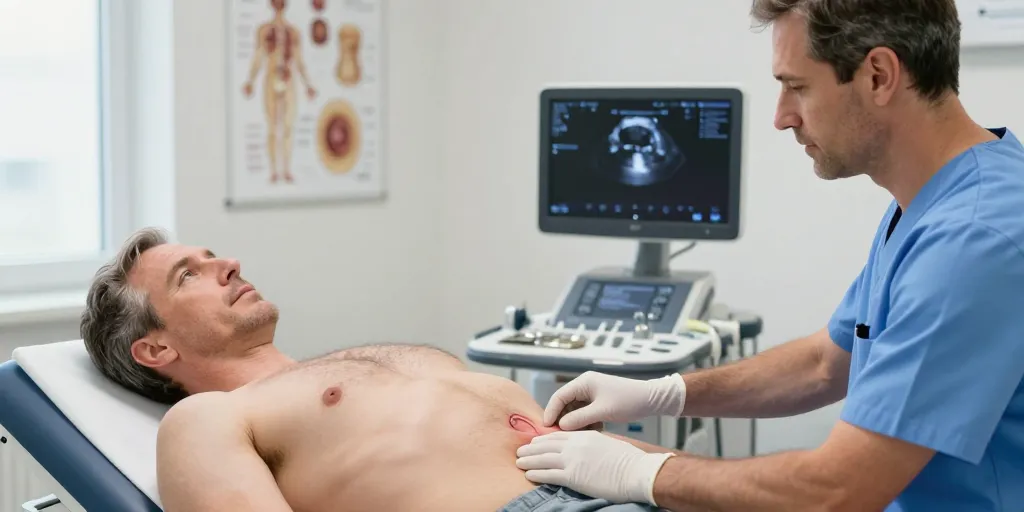
Quand l’examen clinique est douteux, l’échographie dynamique en position debout est l’examen de première intention. Elle permet d’évaluer la hernie pendant l’effort et de distinguer une masse graisseuse d’une hernie réelle. Le scanner abdomino-pelvien ou l’IRM sont utiles si le bilan est discordant, en cas d’antécédents multiples, de douleur atypique ou pour préparer une reprise chirurgicale complexe. Ces examens renseignent sur la présence et la position d’une prothèse (mesh), sur d’éventuelles complications et sur les rapports anatomiques nécessaires au choix de la voie opératoire.
Quand consulter un chirurgien
Après confirmation clinique ou radiologique, une consultation spécialisée avec un chirurgien expérimenté est recommandée. La décision thérapeutique prend en compte la technique initiale, l’état du filet s’il existe, l’intensité des symptômes, l’âge et les comorbidités du patient. Il est raisonnable de demander un second avis lorsque l’indication opératoire n’est pas claire ou lorsque des solutions alternatives (conservative management versus reprise chirurgicale) existent.
Options thérapeutiques
Plusieurs options sont possibles :
- Surveillance active : pour les petites récidives peu symptomatiques, chez des patients à haut risque opératoire.
- Reprise chirurgicale par voie ouverte : souvent choisie si le retrait d’une prothèse est nécessaire, ou si des adhérences importantes rendent la cœlioscopie difficile. La technique ouverte permet un accès direct et la possibilité d’enlever un mesh infecté.
- Reprise par voie cœlioscopique (TAPP ou TEP) : utile surtout lorsque la voie antérieure a déjà été utilisée et s’il existe une expertise cœlioscopique. Elle permet une bonne exploration du plan postérieur et une pose de prothèse dans un plan propre. Elle est cependant plus technique en cas d’adhérences ou de prothèse antérieure étendue.
- Sutures simples sans prothèse : de moins en moins utilisées pour la hernie inguinale chez l’adulte en raison d’un taux de récidive plus élevé, mais peuvent rester indiquées chez certains patients jeunes ou allergiques aux implants.
Résultats attendus et complications
Les taux de récidive et de complications dépendent de la technique choisie, de l’expérience du chirurgien et des facteurs du patient (tabagisme, obésité, toux chronique, constipation). Parmi les complications possibles figurent l’infection de prothèse, la douleur chronique (névralgie), la formation d’un sérome, et très rarement des complications testiculaires ou vasculaires. Il est essentiel que le patient discute avec son chirurgien des résultats attendus, des risques immédiats et à long terme, et des alternatives possibles.
Soins postopératoires et prévention des récidives
Le suivi postopératoire comprend un repos relatif, l’évitement des efforts et du port de charges lourdes pendant les premières semaines, et une reprise progressive des activités selon la douleur et les consignes du chirurgien. La gestion des facteurs favorisants est primordiale : traitement de la constipation, perte de poids en cas de surpoids, arrêt du tabac, contrôle d’une toux chronique ou d’une pathologie pulmonaire, et optimisation du diabète lorsque présent. Une rééducation respiratoire et des conseils en kinésithérapie peuvent aider à une reprise sûre des activités.
Signes d’alerte et conduite en urgence
Certains signes imposent une consultation urgente : douleur aiguë intense avec masse irréductible (suspicion d’incarcération), fièvre et rougeur autour de la cicatrice (risque d’infection de prothèse), nausées et vomissements accompagnant une douleur abdominale (signe d’obstruction). Dans ces situations, il est recommandé de se rendre aux urgences ou de contacter immédiatement le chirurgien traitant.
Préparer une consultation et demander un second avis
Avant une reprise chirurgicale, préparez une liste de questions : quelle technique recommandez-vous et pourquoi ? Quels sont les taux de récidive et de douleur chronique attendus ? La prothèse existante sera-t-elle retirée ? Quelles sont les alternatives et les conséquences si l’on attend ? Obtenir un second avis est souvent utile pour comparer les options et choisir le centre ou le chirurgien le plus expérimenté pour la technique envisagée.
En résumé, la prise en charge d’une récidive de hernie inguinale nécessite une évaluation clinique fine, des examens d’imagerie ciblés et une discussion personnalisée des options thérapeutiques. La décision doit intégrer les antécédents opératoires, l’état de la prothèse éventuelle, le risque opératoire global et les attentes du patient. Un suivi attentif et la correction des facteurs favorisants contribuent à diminuer le risque de nouvelle récidive.